食物アレルギー
食物アレルギーとは
食物アレルギーは「原因食物を摂取した後に、免疫学的機序を介して生体に不利益な症状(皮膚、粘膜、消化器、呼吸器、アナフィラキシー)などが起る現象」をいいます。
食中毒や自然毒、免疫機序を介さない食物(仮性アレルゲンに伴う不耐症や乳糖不耐症などは食物アレルギーと分けて区別します。
病態
IgE依存性の食物アレルギー反応は抗原性を持った食物タンパク由来のペプチドが体内に侵入すると、肥満細胞上の抗原特異的IgEに結合して、肥満細胞から化学伝達物質が遊離産生され、さまざまな症状が出現します。
日本での食物アレルギーは乳児の10%、幼児の5%、学童の1~3%と考えられています。
臨床的分類
| 臨床型 | 発症年齢 | 頻度の高い食物 | 耐性獲得 | アナフィラキシーショックの可能性 | 食物アレルギーの機序 |
| 新生児消化器症状 | 新生児期 | 牛乳(育児用粉乳) | (+) | (±) | 主にIgE非依存型 |
| 食物アレルギーの関予する乳児アトピー性皮膚炎 | 乳児期 | 鶏卵、牛乳、小麦、大豆など | 多くは(+) | (+) | 主にIgE依存型 |
| 即時型症状 (じんましん、アナフィラキシーなど) | 乳児期~成人期 | 乳児~幼児: 鶏卵、牛乳、小麦、そば、魚類など 学童~成人:甲殻類、魚類、小麦、ピーナッツなど | 鶏卵、牛乳、小麦など(+) その他の多く(±) | (++) | IgE依存型 |
| 食物依存性運動誘発型アナフィラキシー | 学童期~成人期 | 小麦、エビ、いかなど | (±) | (+++) | IgE依存型 |
| 口腔アレルギー症候群 | 幼児期~成人期 | 果物・野菜など | (±) | (+) | IgE依存型 |
症状
多彩な症状があります。食物を食べたり、皮膚に接触して、1分も持たないうちに症状が始まることもあれば、数時間から半日以上経ってゆっくりと症状が出てくることもあります。
皮膚粘膜症状
皮膚症状 掻痒感、じんましん、血管運動性浮腫、発赤、湿疹
眼症状 結膜充血・浮腫、掻痒感、流涙、眼瞼浮腫
口腔粘膜症状 口腔・口唇・舌の違和感・腫脹、喉頭絞扼感、喉頭浮腫、嗄声、喉の痛み、イガイガ感
消化器症状
腹痛、悪心、嘔吐、下痢、血便
呼吸器症状
上気道症状 くしゃみ、鼻水、鼻閉
呼吸困難、咳嗽、喘鳴
全身性症状
アナフィラキシー 多臓器の症状
アナフィラキシーショック 頻脈、虚脱状態(ぐったり)・意識障害・血圧低下
※Ⅰ型アレルギー:アレルゲンとIgE抗体が結合して起こり数分から30分くらいの間に症状が出ることから即時アレルギーといいます。
疫学
有病率
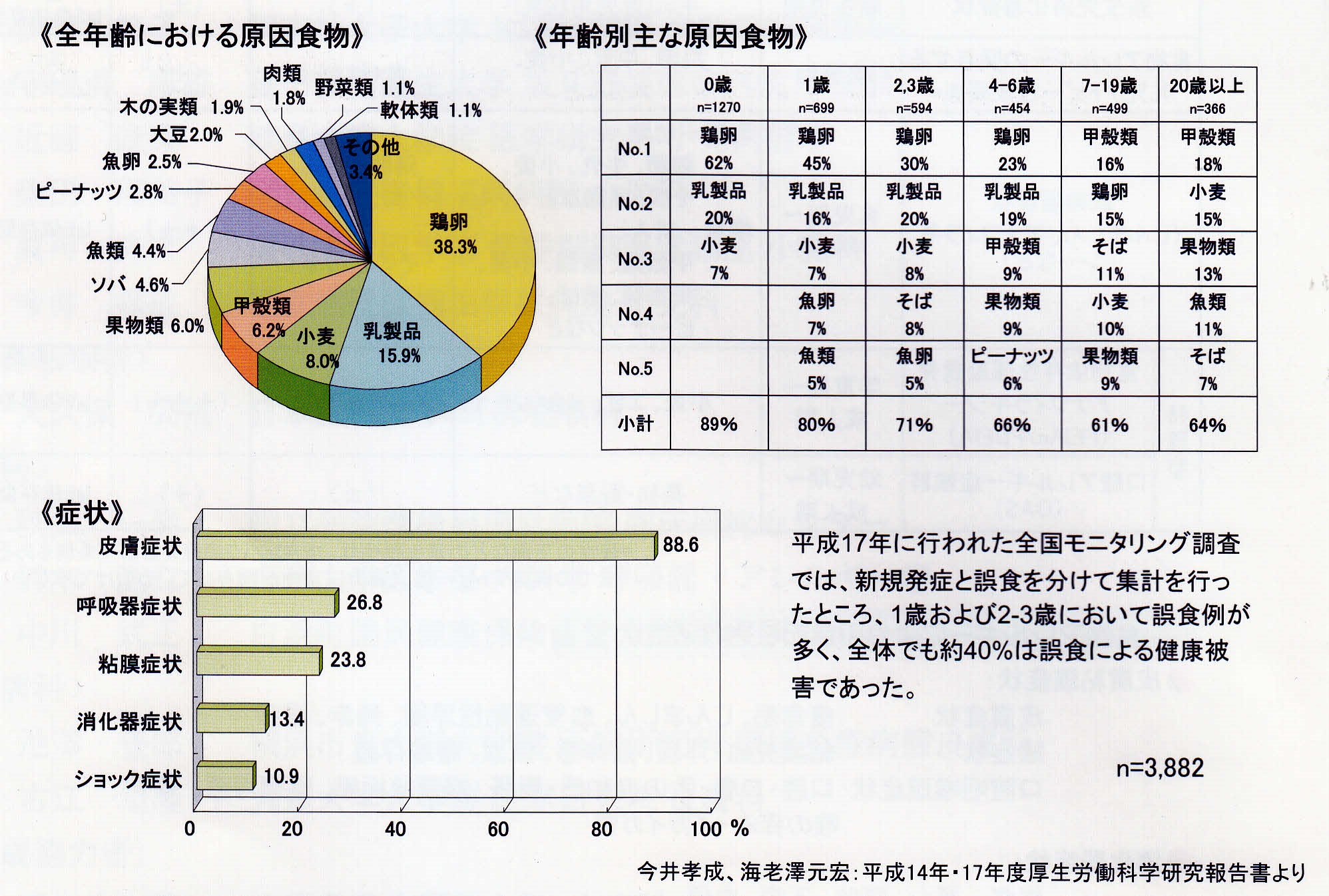
乳児の食物アレルギーの多くはアトピー性皮膚炎を合併しています。アトピー性皮膚炎治療ガイドラインに即したスキンケアや薬物療法を先に行っても症状が改善しない場合に食物アレルギーの関与の有無を検討します。 乳児から幼児早期の即時型食物アレルギーの主な原因である鶏卵、乳製品、小麦の多くは、その後大きくなるともに80~90%が耐性を獲得していきます。 (池松かおりら:アレノレギー:2006;55:533-41.)
学童から成人で新規発症してくる即時型の原因食物は甲殻類、小麦、果物、魚類、ソバ、ピーナッツが多<、耐性の獲得の可能性は乳児期発症に比べて低いです。
即時型食物アレルギーの最も頻度が高い症状は皮膚症状ですが、アナフィラキシーショックを呈する例も多く、注意を要します。
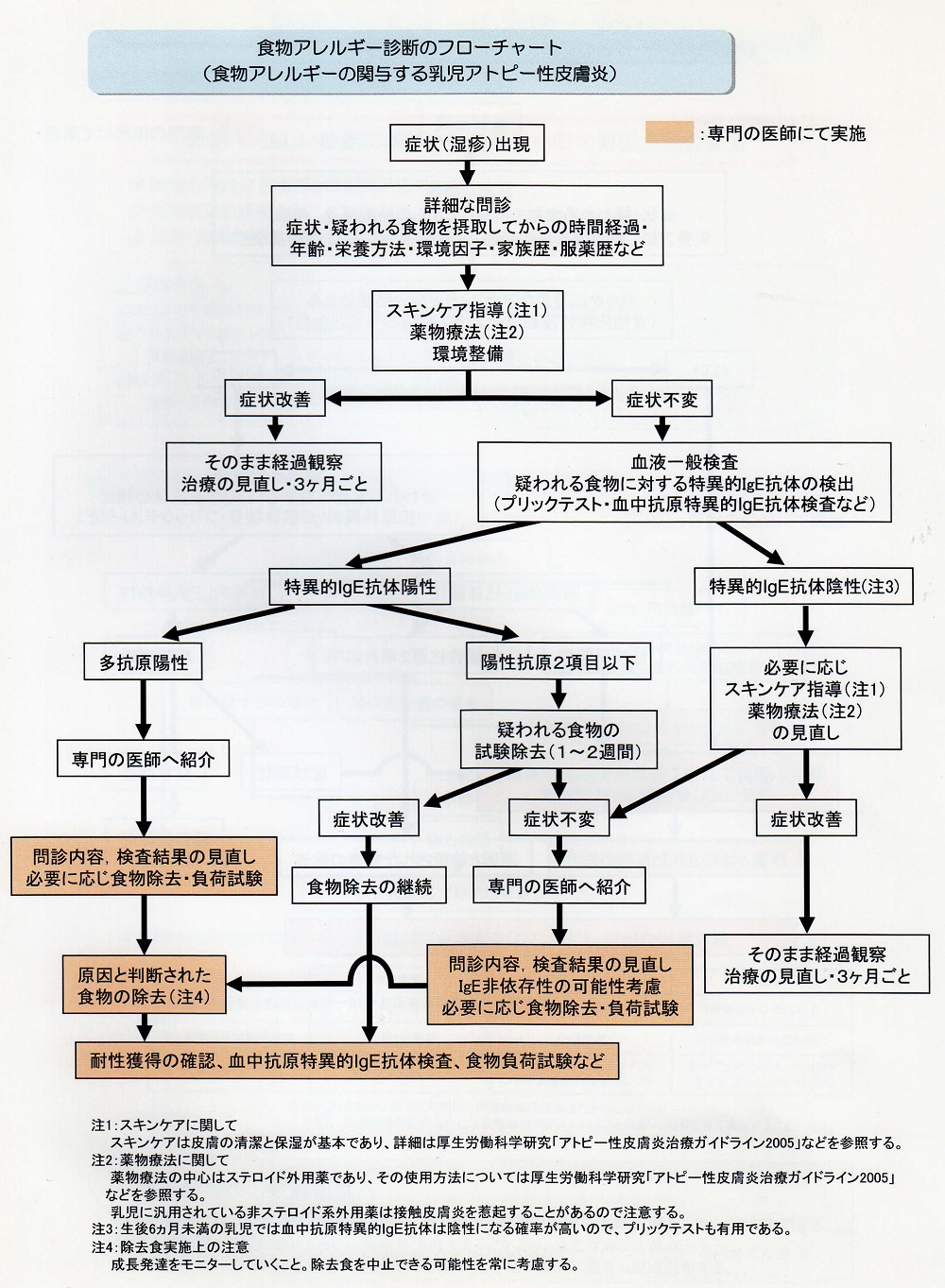
食物アレルギーの診断
問 診
問診上のポイント
1)疑われる原因食物、摂取時の症状と時間経過、発症年齢、乳児期の栄養方法、食習慣、環境因子、既往歴、アレルギー性疾患の家族歴、服薬状況(成人におけるβ遮断薬、非ステロイド抗炎症薬(NSAIDs))など
2)食物日誌を活用して症状と食物の因果関係を観察
各種検査の特徴と適応
一般血液検査 食物アレルギーの関与する乳児アトピー性皮膚炎の経過中に末梢血好酸球数の増加,鉄欠乏性貧血,肝機能障害,低蛋白血症,電解質異常がみられることがあるので必要に応じて一般検査を行います。
血中抗原特異的lgE抗体検査 1)血中抗原特異的1gE抗体陽性(=振作されていることを示す検査所見)と食物アレルギー症状が出現することとは必ずしも一致しないことを念頭に置いておく必要があります。アレルゲンの結果で症状が起こるかということはかなりの食い違いがあるのです。
血液に異常があるからすぐにアレルゲンとはいえないのです。
2)食物一食物,食物一環境抗原間での交差抗原性の理解が必須です。
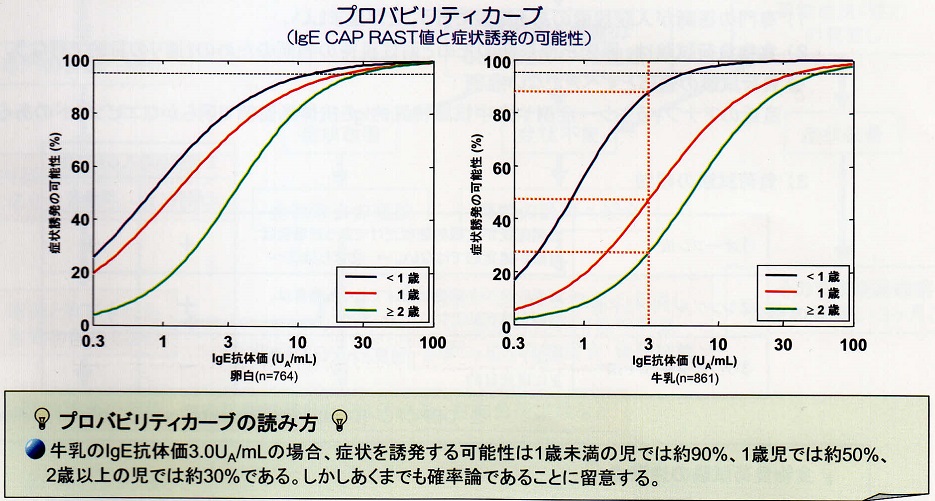
3)IgE CAP RlAST値(鶏卵,牛乳,魚,ピーナッツ)による食物負荷試験のプロバビリティー(症状誘発の可能性)(90%,95%)が報告されています。
Samgs。n.HAエJ AIlergyClin lmmunol. 1997; 100: 444-51
4)卵白と牛乳のIgE CAP FIAST値に基づいた食物アレルギーの診断の陽性的中率は低年齢ほど高くなります。(KomataT,Ebisawa M,et.al : J AIlergy Clin lmmunol.2007; 119: 1272-4)
1)プリックテストは血中抗原特異的IgE抗体検査と同様に診断感度は高いが食物負荷試験と比較して特異度は低いです。(Sampson. HA:J AIlergy Clin lmmunol. 1999; 103: 981-9.)
2)血中抗原特異的lgE抗体検査で検出できない乳児食物アレルギーの原因抗原の診断において、プリックテストは特に有用です。(緒方美佳,海老湯元宏ら:アレルギー.2008: 57: 843-52.)
3)口腔アレルギー症候群においてはプリック プリックテスト(原因食物そのものを用いてプリックテストを行うこと。たとえば果物をプリック針で刺してから皮膚に適用する。)の有用性が高いです。
(Scott H.Sicherer:Pediatrics 。 2003; 111: 1609-16)
4)皮内テストはショックの危険性や偽陽性率が高く、診断のためには通常行いません。
ヒスタミン遊離試験
1)卵と牛乳においては除去解除時期の決定に有効な検査との報告があります。(伊藤節子:小児科。2000; 41: 265-71.)
2)卵白・牛乳・小麦においては、抗原刺激に対するヒスタミン遊離の闇値を求めることにより、原因食物摂取時の症状出現を予測できます。
(佐藤さくら、海老湯元宏ら、アレルギー。2006; 55: 396.)
食物除去試験
1)疑わしい原因食物を1~2週間完全除去し、臨床症状の改善が得られるかどうかを観察します。
(食物日記などへの記載による除去の確認も重要)
2)母乳および混合栄養の場合、母親の食事の原因食物除去が必要なこともあります。
3)食物除去試験で陽性と判定された場合、確定診断のために可能なら食物負荷試験を行います。
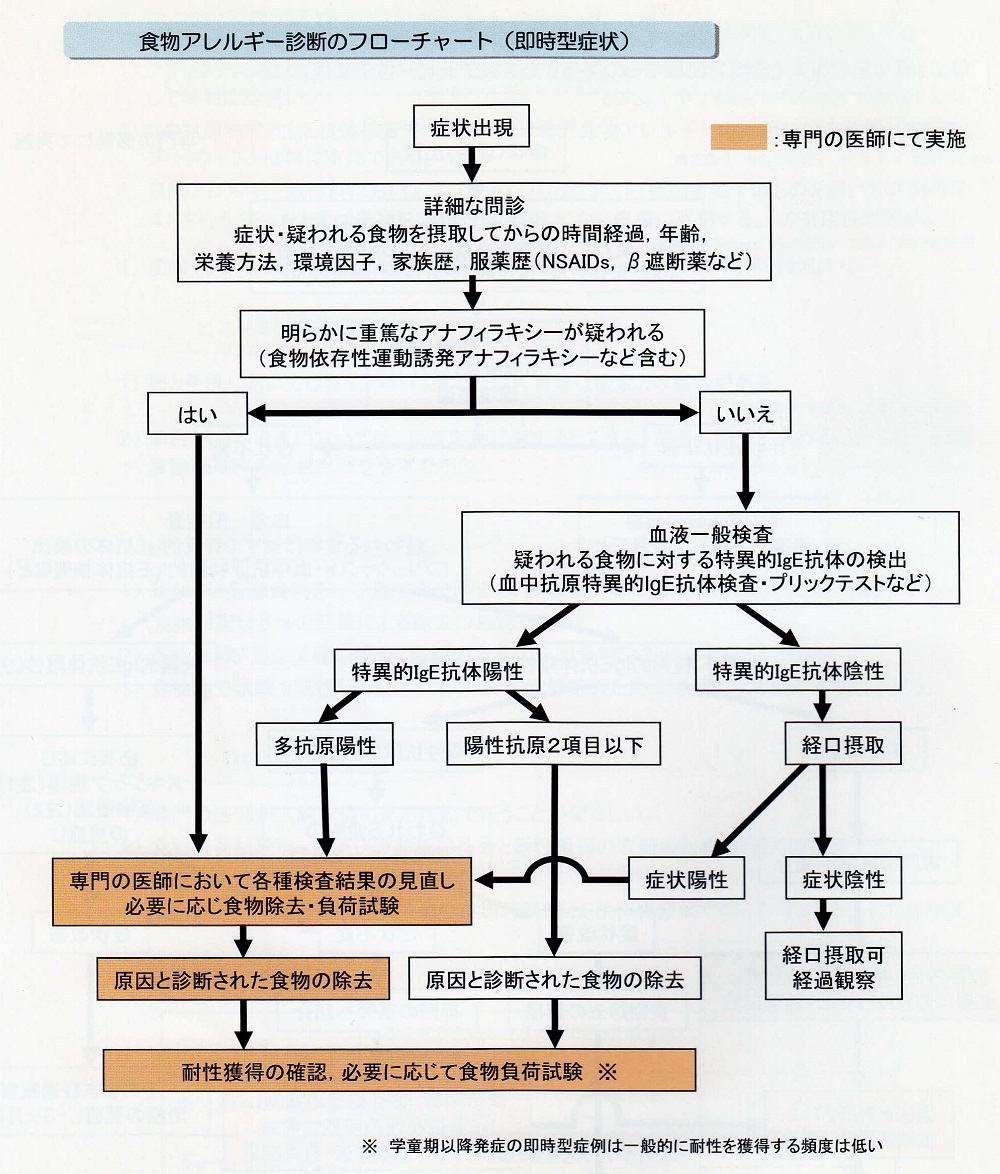
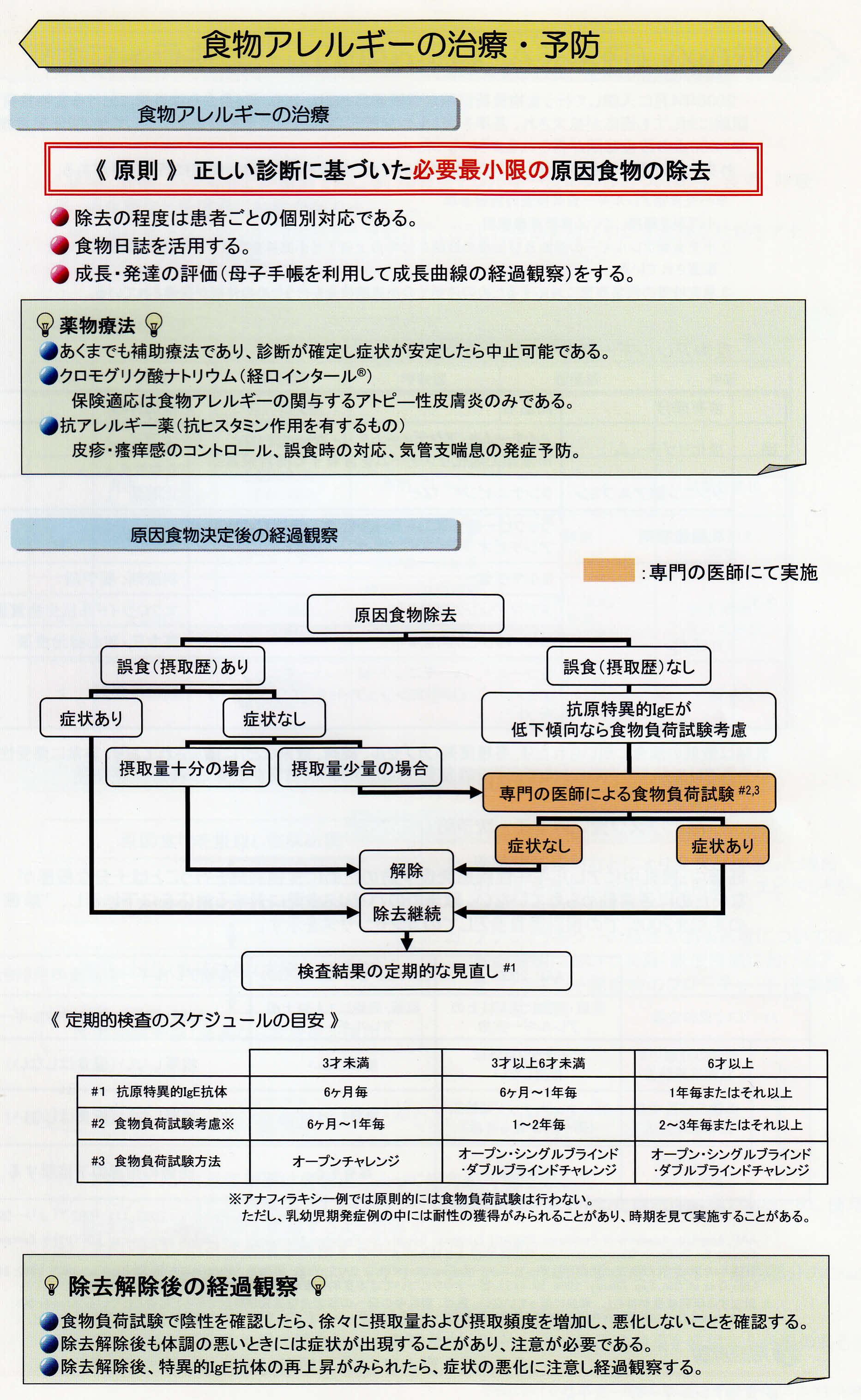
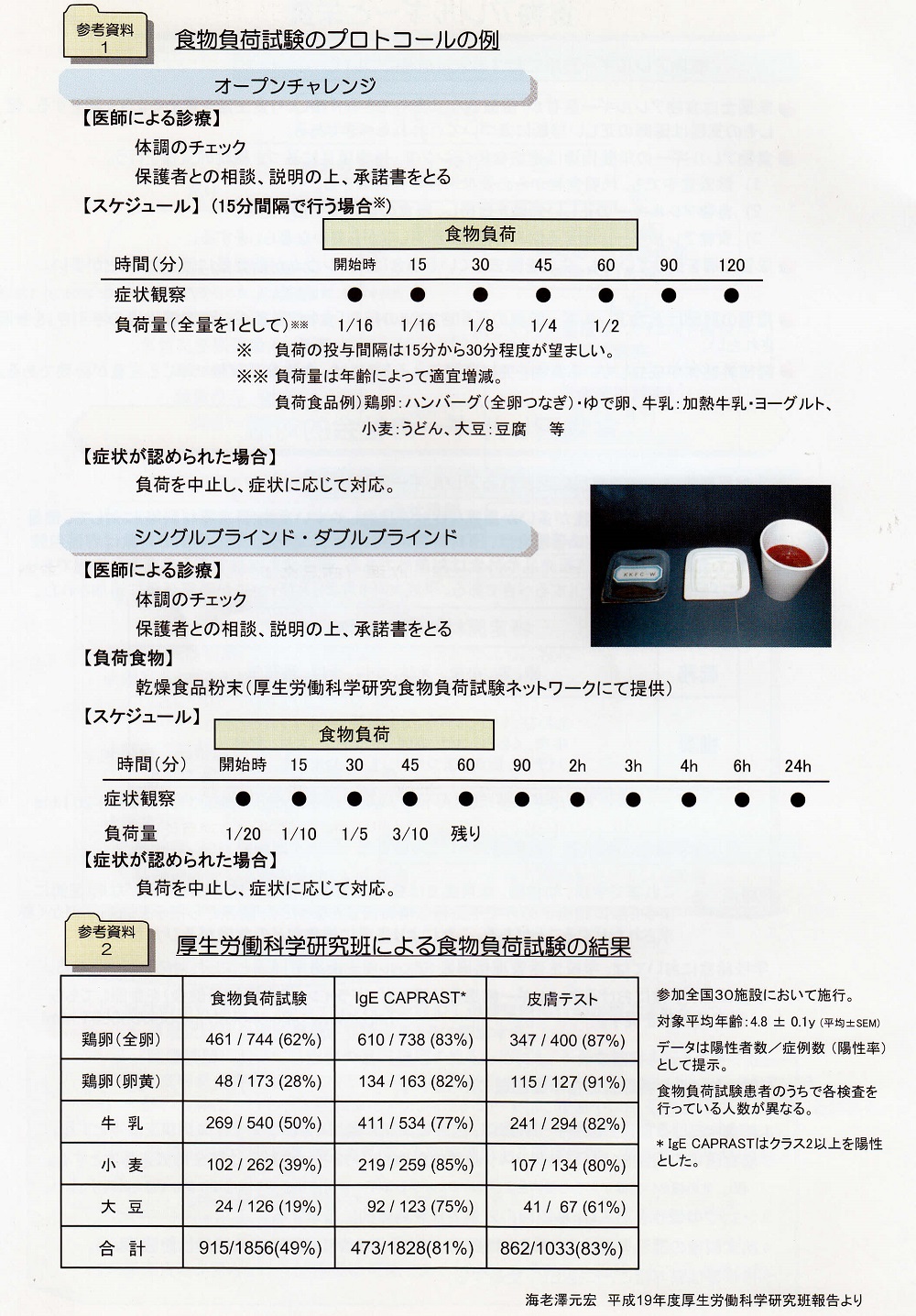
食物負荷試験
1)専門の医師が入院設備のある施設で行うことが望ましい。
2)食物負荷試験は、原因抗原診断のためと耐性獲得の判断のための2通りの目的で行ないます。
◎負荷試験の適応とすべきでない症例:
直近のアナフィラキシー症例や血中抗原特異的IgE抗体高値例で明らかなエピソードのある例
◎体調の悪いときにはおこないません。
アレルギー症状を十分にコントロールして食物負荷試験により症状が出たかどうか判断が可能な状態で行います。
抗アレルギー剤など内服薬は原則中止して行います。
不可は少量から開始し、症状が出たら中止します。
症状が出現したら、アドレナリン・抗ヒスタミン薬、・β2刺激剤・ステロイド剤を必要に応じて投与します。
1回の負荷試験で判断できない場合は、再評価が必要です。

小麦アレルギー→小麦アレルギー
ナッツアレルギー
ナッツおよびピーナッツのアレルギーは症状が比較的重篤で、耐性を獲得しにくく、近年その発症率が上昇しているといわれています。→ナッツアレルギー
アナフィラキシー
「重篤で致命的な全身性の過敏反応」および「急速に起り、死に至る可能性がある重篤なアレルギー反応」です。発生率は0.05~2%と言われています。→アナフィラキシー
イクラ 幼児早期の原因食物として、魚卵(とくにイクラ)の報告が増加しています。幼児の新規発症に限ると4位に入り、注意が必要です。また、魚卵はアナフィラキシーを起こす原因としても報告されており、アレルギー表示では表示推奨食物として報告されています。
キウイ 食物アレルギーの原因の中で10位内に入り、口腔アレルギー(OAS)の原因食物として知られています。OASの原因食物はその抗原の交差性から花粉症に合併しやすい傾向があるため、原因の花粉症の増加に伴い、果物類によるOASも増加傾向にあります。 バナナ ショック症状を起こす可能性のある果物として知られており、アレルギー表示において表示推奨食物です。 検査項目について
オボムコイド
オボムコイドは、卵白のコンポーネントの一つで他の卵白成分(オボアルブミンなど)よりも熱や消化酵素に安定です。このため、卵白特異的IgE値が高くても、オボムコイド特異的IgEが定値の場合、その患者はオボムコイド以外の卵白蛋白(オボアルブミンなど)に反応していることが考えられます。
オボアルブミンなどの蛋白は加熱しや消化に不安定な蛋白のため、こうした患者は加熱卵であれば食べられる可能性があります。
用語の解説
※耐性の獲得とは 適切な診断と治療(自然経過も含む)で、種々の機序により食物アレルギー症状を呈さなくなること。
食物除去について
※必要最小限の除去を常に考えておいてください。必要最小限の除去とは食べると症状が誘発される食物だけを除去し、原因物質でも症状が誘発されない”食べられる範囲”までは食べることを指します。
これは患者や保護者のQOL向上のために重要です。また、特に成長の著しい小児期に食物除去を行う場合は、定期的に経過観察を行い、特異的IgE抗体価を参考にしながら耐性の獲得を確認することは大切になります。
食物蛋白誘発胃腸症
食物蛋白誘発胃腸症は、消化器アレルギーと言われることもあります。
即時型アレルギーは2時間以内に原因となる食べ物を食べて、その後、じんましんなどの皮膚症状、咳や呼吸器の症状、消化器の症状が現れるほか、ひどい場合はぐったりとしたり、アナフィラキシーになったり、アナフィラキシーショックを起こすこともあります。 これらはIgE依存性の反応といわれており、血液検査で調べてわかるようなIgE抗体が関係されています。
一方、食物蛋白誘発胃腸症(消化管アレルギー)は、IgEが関与しない非IgE依存性の反応で、非即時型と言われています。
最近、食物タンパク質誘発胃腸炎が増えているといわれています。 主に新生児から乳児期で発症する子どもが多いですが、中にはそれ以降に発症する場合もあり、海外では成人での症例もたくさん報告されています。
世界的に見ると食物蛋白誘発胃腸症は2000年代から増加しており、原因の食べ物を食べた後に,嘔吐、下痢、下血、体重増加不良などの消化器症状を示します。機序は明確にまだわかっていないため、現時点ではこの疾患を診断できるバイオメーカーを用いた検査法はなく、 臨床症状や臨床経過から疑って、他の疾患を鑑別して診断していきます。確定診断には食物経口負荷試験を行うことがあります。
エコチル調査の報告から見ると,1.5歳時に食物タンパク誘発胃腸症と医師に診断された子どもは0.5%で1000人のうち5人が診断を受けていました。また、食物蛋白誘発胃腸症の症状があった子どもは1.4%で、100人のうち1人いることがわかりました。 この調査により、かなりの多くの子どもたちが食物蛋白誘発胃腸症を発症している可能性が示唆されました。近年、卵黄による食物蛋白誘発胃腸症が急増しているので、今調べると,さらに増えている可能性があります。なかなか鑑別診断されない子どもたちがたくさんいます。












